Болестта на Хашимото е автоимунно заболяване, засягащо щитовидната жлеза. Щитовидната жлеза има форма на пеперуда, разположена в основата на шията точно под адамовата ябълка. Произвежда хормони, които помагат за регулирането на много функции в тялото.
Автоимунното разстройство е заболяване, причинено от имунната система, която атакува здрави тъкани. При болестта на Хашимото клетките на имунната система водят до смъртта на клетките, произвеждащи хормони на щитовидната жлеза. Заболяването обикновено води до намаляване на производството на хормони (хипотиреоидизъм).
Въпреки че всеки може да развие болестта на Хашимото, тя е най-често срещана сред жените на средна възраст. Основното лечение е заместителна терапия с хормони на щитовидната жлеза.
Болестта на Хашимото е известна още като тиреоидит на Хашимото, хроничен лимфоцитен тиреоидит и хроничен автоимунен тиреоидит.
Симптоми
Болестта на Хашимото прогресира бавно с годините. Може да не забележите признаци или симптоми на заболяването. В крайна сметка, намаляването на производството на хормони на щитовидната жлеза може да доведе до някое от следните:
- Умора и мудност
- Повишена чувствителност към студ
- Повишена сънливост
- Суха кожа
- запек
- Мускулна слабост
- Мускулни болки, чувствителност и скованост
- Болки в ставите и скованост
- Нередовно или обилно менструално кървене
- депресия
- Проблеми с паметта или концентрацията
- Подуване на щитовидната жлеза (гуша)
- Подпухнало лице
- Чупливи нокти
- Косопад
- Уголемяване на езика
Кога да посетите лекар
Признаците на болестта на Хашимото варират в широки граници и не са специфични за разстройството. Тъй като тези симптоми могат да бъдат резултат от много заболявания, важно е да се консултирате с вашия лекар възможно най-скоро за навременна и точна диагноза.
Причини
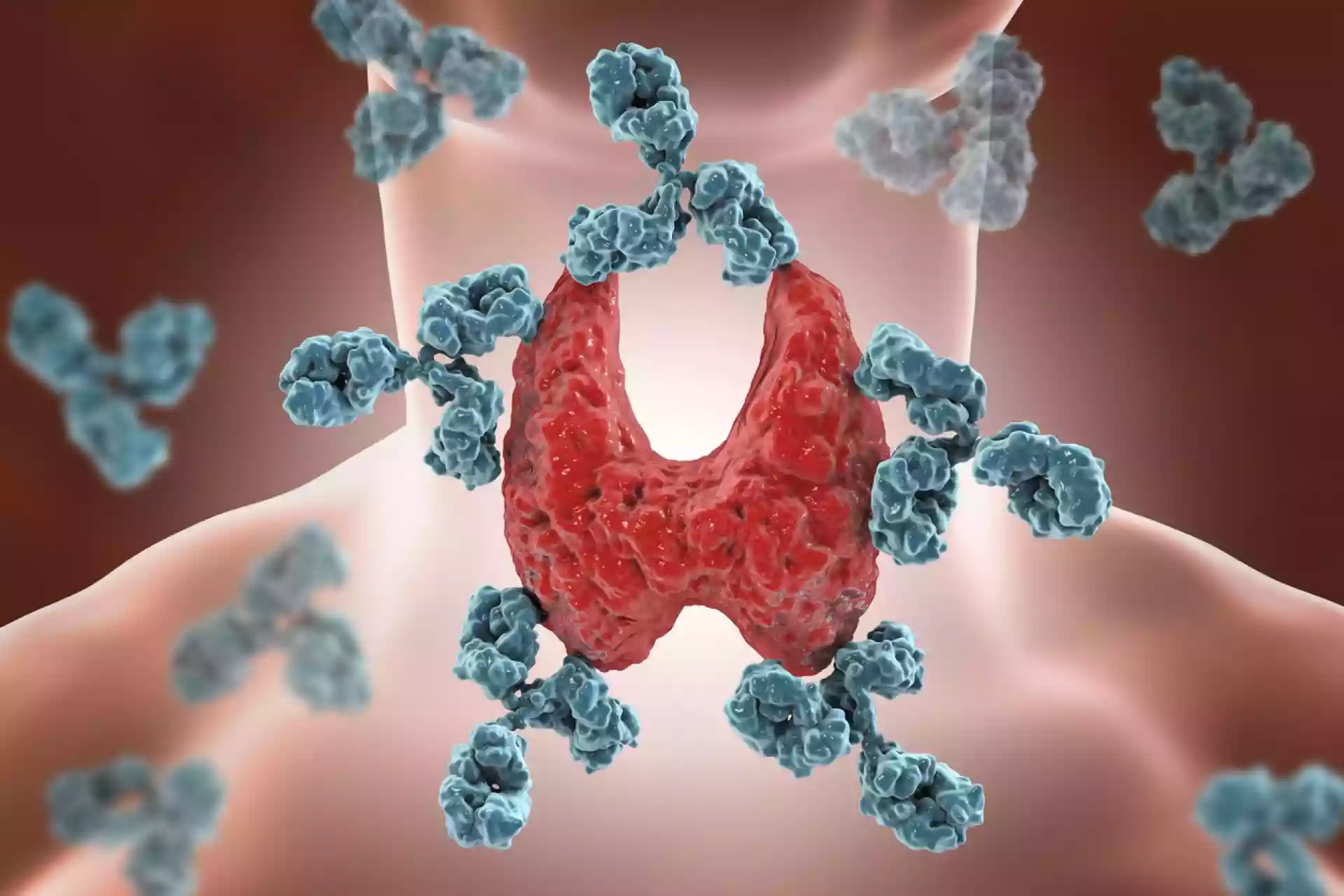
Болестта на Хашимото е автоимунно заболяване. Имунната система създава антитела, които атакуват клетките на щитовидната жлеза, сякаш са бактерии, вируси или друго чуждо тяло. Имунната система погрешно използва средства за борба с болестите, които увреждат клетките и водят до клетъчна смърт.
Какво кара имунната система да атакува клетките на щитовидната жлеза не е ясно. Началото на заболяването може да бъде свързано с:
- Генетични фактори.
- Причини от околната среда, като инфекция, стрес или излагане на радиация.
- Взаимодействие между екологични и генетични фактори.
Рискови фактори
Следните фактори са свързани с повишен риск от болестта на Хашимото:
Пол. Жените са много по-склонни да се разболеят от болестта на Хашимото.
Възраст. Болестта на Хашимото може да се появи на всяка възраст, но по-често се появява в средна възраст.
Друго автоимунно заболяване. Наличието на друго автоимунно заболяване - като ревматоиден артрит, диабет тип 1 или лупус - увеличава риска от развитие на болестта на Хашимото.
Генетика и семейна история. Вие сте изложени на по-висок риск от болестта на Хашимото, ако други в семейството ви имат нарушения на щитовидната жлеза или други автоимунни заболявания.
Бременност. Типичните промени в имунната функция по време на бременност може да са фактор за болестта на Хашимото, която започва след бременността.
Прекомерен прием на йод. Твърде много йод в диетата може да действа като отключващ фактор сред хората, които вече са изложени на риск от болестта на Хашимото.
Излагане на радиация. Хората, изложени на прекомерни нива на радиация от околната среда, са по-податливи на болестта на Хашимото.
Вижте още: Популярен подсладител е свързан с инфаркт и инсулт
Диагноза
Редица състояния могат да доведат до симптомите на болестта на Хашимото. Ако изпитвате някой от тези симптоми, вашият лекар ще проведе задълбочен физически преглед, ще прегледа медицинската ви история и ще зададе въпроси относно вашите симптоми.
Изследване на функцията на щитовидната жлеза
За да определи дали хипотиреоидизмът е причината за вашите симптоми, вашият лекар ще нареди кръвни изследвания, които могат да включват следното:
- TSH тест. Тироид стимулиращият хормон (TSH) се произвежда от хипофизната жлеза. Когато хипофизата открие ниски тиреоидни хормони в кръвта, тя изпраща тироид-стимулиращ хормон (TSH) към щитовидната жлеза, за да предизвика увеличаване на производството на хормони на щитовидната жлеза. Високите нива на TSH в кръвта показват хипотиреоидизъм.
- Т-4 тестове. Основният хормон на щитовидната жлеза е тироксин (Т-4). Ниското кръвно ниво на тироксин (Т-4) потвърждава резултатите от теста за TSH и показва, че проблемът е в самата щитовидна жлеза.
Тестове за антитела
Повече от един болестен процес може да доведе до хипотиреоидизъм. За да определите дали болестта на Хашимото е причината за хипотиреоидизъм, вашият лекар ще назначи тест за антитела.
Целта на антитялото е да маркира чужди агенти, причиняващи заболяване, които трябва да бъдат унищожени от други участници в имунната система. При автоимунно разстройство имунната система произвежда измамни антитела, които са насочени към здрави клетки или протеини в тялото.
Обикновено при болестта на Хашимото имунната система произвежда антитяло срещу тиреоидната пероксидаза (TPO), протеин, който играе важна роля в производството на хормони на щитовидната жлеза. Повечето хора с болестта на Хашимото ще имат антитела към тиреоидна пероксидаза (TPO) в кръвта си. Може да се наложи да се направят лабораторни тестове за други антитела, свързани с болестта на Хашимото.

Усложнения
Хормоните на щитовидната жлеза са от съществено значение за здравословното функциониране на много телесни системи. Следователно, когато болестта на Хашимото и хипотиреоидизмът не се лекуват, могат да възникнат много усложнения. Те включват:
Гуша
Гушата е уголемяване на щитовидната жлеза. Тъй като производството на хормони на щитовидната жлеза намалява поради болестта на Хашимото, щитовидната жлеза получава сигнали от хипофизната жлеза да произвежда повече. Този цикъл може да доведе до гуша. Като цяло не е неудобно, но голямата гуша може да повлияе на външния ви вид и да попречи на преглъщането или дишането.
Сърдечни проблеми
Хипотиреоидизмът може да доведе до лоша сърдечна функция, увеличено сърце и нередовен сърдечен ритъм. Това може също така да доведе до високи нива на холестерол с липопротеини с ниска плътност (LDL) - "лошият" холестерол - който е рисков фактор за сърдечно-съдови заболявания и сърдечна недостатъчност.
Проблеми с психичното здраве
Депресията или други психични разстройства могат да се появят в началото на болестта на Хашимото и могат да станат по-тежки с течение на времето.
Сексуална и репродуктивна дисфункция
При жените хипотиреоидизмът може да доведе до намалено сексуално желание (либидо), неспособност за овулация и нередовно и прекомерно менструално кървене. Мъжете с хипотиреоидизъм може да имат намалено либидо, еректилна дисфункция и намален брой сперматозоиди.
Лоши резултати от бременността
Хипотиреоидизмът по време на бременност може да увеличи риска от спонтанен аборт или преждевременно раждане. Бебетата, родени от жени с нелекуван хипотиреоидизъм, са изложени на риск от намалени интелектуални способности, аутизъм, забавяне на говора и други нарушения в развитието.
Микседем (miks-uh-DEE-muh)
Това рядко, животозастрашаващо състояние може да се развие поради дългосрочен, тежък, нелекуван хипотиреоидизъм. Неговите признаци и симптоми включват сънливост, последвана от дълбока летаргия и безсъзнание. Микседемната кома може да бъде предизвикана от излагане на студ, успокоителни, инфекция или друг стрес върху тялото ви. Микседемът изисква незабавно спешно медицинско лечение.
Вижте още:Лекар: Това е витаминът на столетниците
Лечение
Повечето хора с болестта на Хашимото приемат лекарства за лечение на хипотиреоидизъм. Ако имате лек хипотиреоидизъм, може да не се лекувате, но редовно да си правите тестове за TSH, за да наблюдавате нивата на хормоните на щитовидната жлеза.
Т-4 хормонозаместителна терапия
Хипотиреоидизмът, свързан с болестта на Хашимото, се лекува със синтетичен хормон, наречен левотироксин (Levoxyl, Synthroid, други). Синтетичният хормон действа като хормона Т-4, естествено произвеждан от щитовидната жлеза.
Целта на лечението е възстановяване и поддържане на адекватни нива на хормона Т-4 и подобряване на симптомите на хипотиреоидизъм. Ще имате нужда от това лечение до края на живота си.
Мониторинг на дозировката
Вашият лекар ще определи доза левотироксин, която е подходяща за вашата възраст, тегло, текущо производство на щитовидната жлеза, други медицински състояния и други фактори. Ще тества отново нивата на TSH около 6 до 10 седмици по-късно и ще коригира дозата, ако е необходимо.
След като се определи най-добрата доза, ще продължите да приемате лекарството веднъж дневно. Ще имате нужда от последващи тестове веднъж годишно, за да наблюдавате нивата на TSH или по всяко време, след като вашият лекар промени дозата ви.
Хапче левотироксин обикновено се приема сутрин преди хранене. Говорете с вашия лекар, ако имате въпроси относно това кога и как да приемате хапчето. Освен това попитайте какво да правите, ако случайно пропуснете доза.
Предпазни мерки
Тъй като левотироксинът действа като естествен Т-4 в тялото, обикновено няма странични ефекти, докато лечението води до "естествени" нива на Т-4 за тялото ви.
Твърде много хормон на щитовидната жлеза може да влоши костната загуба, която причинява слаби, чупливи кости (остеопороза) или причинява неравномерен сърдечен ритъм (аритмии).
Ефекти на други вещества
Някои лекарства, добавки и храни могат да повлияят на способността ви да абсорбирате левотироксин. Може да се наложи прием на левотироксин поне четири часа преди тези вещества. Говорете с вашия лекар за някое от следните:
- Соеви продукти
- Богати на фибри храни
- Добавки с желязо, включително мултивитамини, които съдържат желязо
- Холестирамин (Превалит), лекарство, използвано за понижаване нивата на холестерола в кръвта
- Алуминиев хидроксид, който се съдържа в някои антиациди
- Сукралфат, лекарство за язва
- Калциеви добавки
Т-3 хормонозаместителна терапия
Естествено произведеният Т-4 се превръща в друг хормон на щитовидната жлеза, наречен трийодтиронин (Т-3). Заместващият хормон Т-4 също се превръща в трийодтиронин (Т-3) и за повечето хора заместителната терапия с Т-4 води до адекватно снабдяване на тялото с Т-3.
За хора, които се нуждаят от по-добър контрол на симптомите, лекарят може също да предпише синтетичен Т-3 хормон (Cytomel) или синтетична комбинация от Т-4 и Т-3. Страничните ефекти от хормоналната замяна на Т-3 включват ускорен пулс, безсъние и тревожност. Тези лечения могат да бъдат тествани с пробен период от 3 до 6 месеца.